Con la Dott.ssa Silvia Mazzuoli, UOC Gastroenterologia Centro di Riferimento NAD – Regione Puglia ASL BAT Ospedale “Di Miccoli ” Barletta (BT) parliamo di Sindrome dell’Intestino corto e Malattia di Crohn.
Dottoressa Mazzuoli, inquadriamo questa patologia e il rapporto di essa nei confronti della Sindrome dell’intestino corto
Diamo subito un dato epidemiologico, la malattia di Crohn e con essa la Colite Ulcerosa, sono malattie infiammatorie che interessano circa 250.000 pazienti in Italia. Di questi, circa il 40% sono affetti dalla prima, quindi da malattia di crohn la cui localizzazione si individua nel piccolo intestino e nel colon, mentre il 60% restante è affetto da colite ulcerosa, una patologia di superficie che interessa la mucosa del colon.
- 250.000 pazienti con MICI in Italia
- Prevalenza di 100 pazienti / 100.000 abitanti per la Malattia di Crohn
- Prevalenza di 120 pazienti/100.000 abitanti per la Colite Ulcerosa
- I picchi di incidenza sono in età giovane-adulta 15-20 e 35-40 anni; il 20% circa dei pazienti è diagnosticato in età pediatrica.

Malattie ad insorgenza giovanile
È molto importante parlare di malattie infiammatorie nel contesto di un intestino corto perché stiamo parlando di patologie che hanno un’insorgenza in età giovanile. Il paziente, pertanto, ha una malattia cronica, quindi una vita lunga con una malattia di lunga prospettiva che impatta in maniera significativa sulla qualità di vita.
La malattia di crohn in primis è una patologia che ha una evoluzione progressiva; insorge nella maggior parte dei casi con una caratteristica infiammatoria intestinale ma che poi nel tempo può dare origine a delle complicanze in quanto interessa l’intestino a tutta parete e questo rende ragione delle complicanze di occlusione stenosanti e fistorizzanti che caratterizzano il decorso della malattia. Ciò significa poter avere nel decorso della propria vita nei pazienti affetti da malattia di con una alta percentuale possibilità di interventi chirurgici
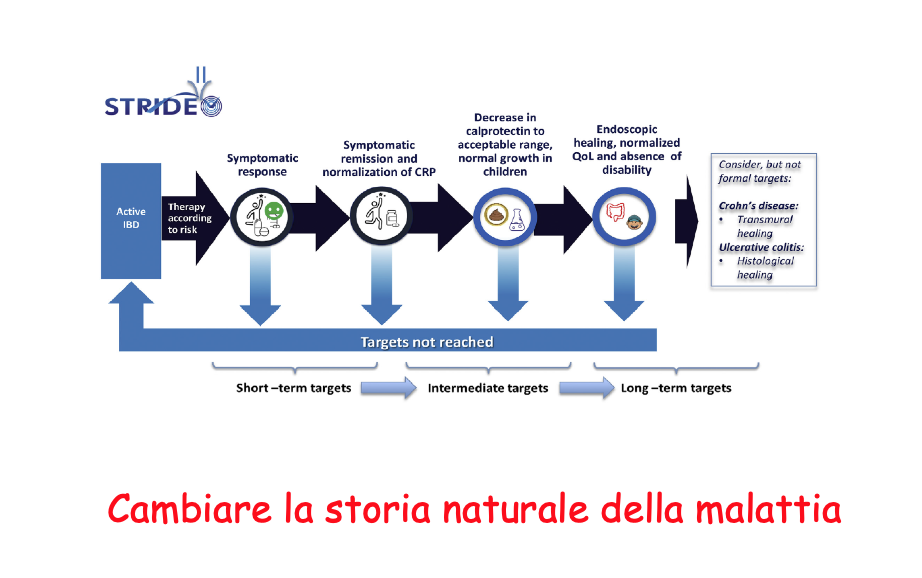
Le nostre armi a disposizione: i farmaci biologici
In realtà noi abbiamo attualmente diverse armi farmacologiche che hanno un po’ cambiato gli obiettivi della terapia ed è proprio nell’ottica di queste malattie evolutive, i trattamenti farmacologici si sono orientati ad attenuare i sintomi ma soprattutto a guarire la mucosa dell’intestino perché questo impatta in maniera più favorevole sul decorso e quindi sulle complicanze.
E noi ci siamo riusciti con i diversi farmaci biologici che hanno vari meccanismi di azione andando ad agire su quelle che possono essere le probabili cause infiammatorie nella malattia di Crohn o nella Colite ulcerosa. Mirare a guarire la mucosa significa, quindi, avere la possibilità di ridurre tali complicanze, e questo significa anche avere l’ambizione di poter cambiare la storia naturale della malattia di Crohn e raggiungere una guarigione di organo, di parete. Tuttavia, allo stato attuale, non si è ancora riusciti a cambiare l’evoluzione della storia naturale in quanto, se è vero che l’utilizzo dei farmaci biologici ha reso possibile un intervallo nell’insorgenza della chirurgia maggiore rispetto ai farmaci convenzionali, quali ad esempio il cortisone, non è, altresì, cambiato il dato sulla frequenza del secondo intervento chirurgico. Vanno, in conclusione, considerate le cause della malattia della sindrome di intestino corto nella malattia di Crohn.
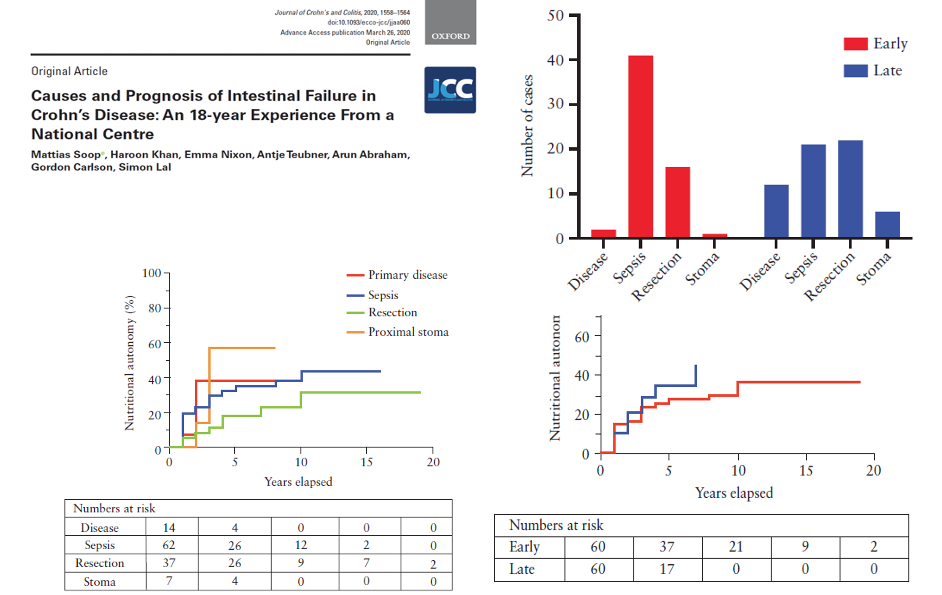
E se andiamo a vedere questo lavoro che parlava se era possibile cambiare la storia naturale della malattia di Chrome con l’utilizzo dei farmaci biotecnologici attualmente disponibili, vedete che se c’era un dato e un riscontro positivo su alcuni outcome – l’ospedalizzazione la chirurgia – ma in realtà quando si parlava nello specifico di intestino corto, di presenza di stomia, in realtà come vedete non c’è un outcome preso in considerazione dall’utilizzo di questi di questi farmaci.
Quindi come le evidenze attestano, attualmente malattia di Crohn rappresenta la condizione di base più importante nel determinare un intestino corto post-chirurgico.
Su un campione di pazienti attualmente in nutrizione parenterale domiciliare con insufficienza intestinale si può vedere come per il 29% sono pazienti con malattia di Crohn di questi 10, sette hanno un’insufficienza intestinale da intestino corto e due di questi pazienti sono stati svezzati dopo un anno di trattamento con Teduglutide e hanno interrotto la nutrizione parenterale.
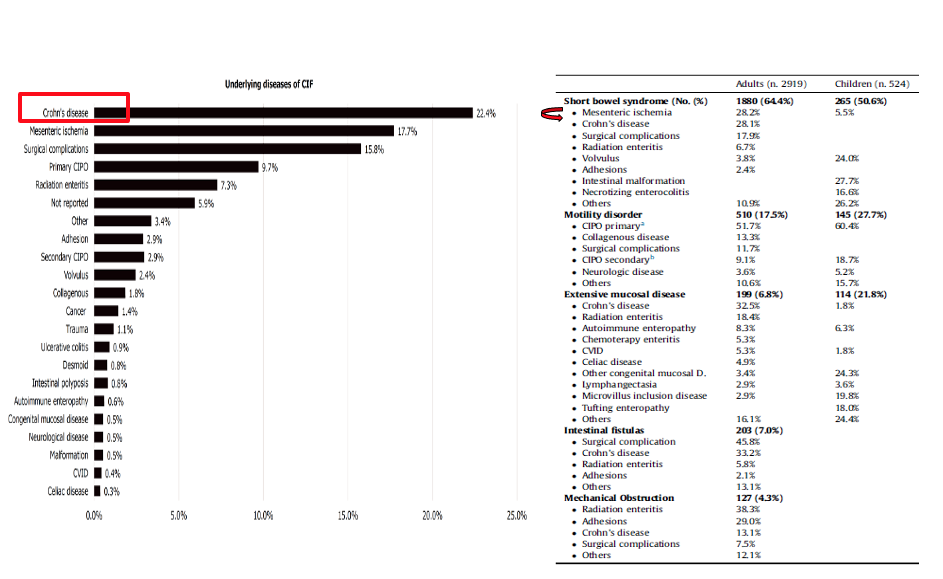
Quali sono i fattori predittivi in intestino corto nel paziente con malattia di Crohn
In quanto medici, quindi, seguendo e gestendo le malattie infiammatorie siamo sempre alla ricerca di fattori che ci fanno predire se quel paziente andrà meglio di un altro e quali sono i fattori predittivi di intestino costo nel paziente con malattia di Crohn.
Questo lavoro pubblicato di recente, ha cercato di valutare fattori indipendenti predittivi di rischio di intestino corto e in maniera abbastanza prevedibile una malattia che è una malattia più luminale, cioè che interessa la parete intestinale senza che si abbiano le complicanze, e l’utilizzo di un cortisonico a bassa biodisponibilità, sono delle condizioni che possono essere favorevoli nell’evitare l’intestino corto. Mentre l’utilizzo di steroide endovena è una condizione ed è un fattore predittivo indipendente che correla con il maggiore rischio di intestino corto.
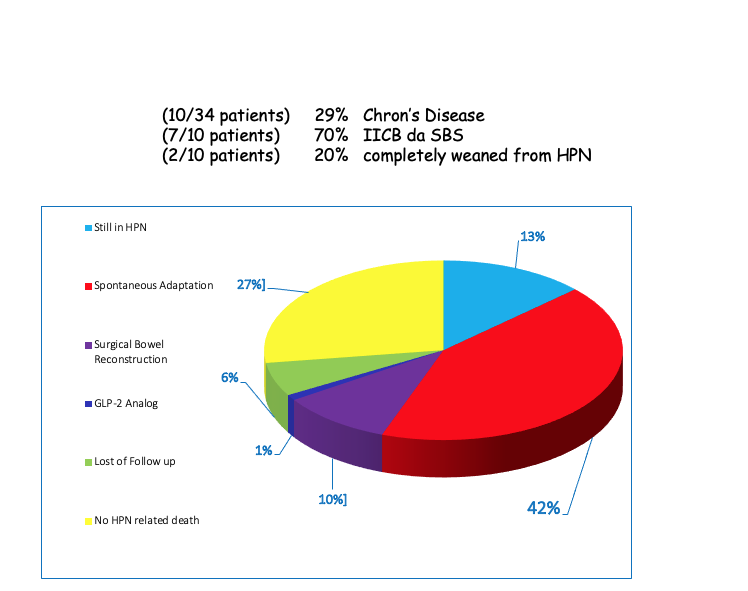
Questo probabilmente ci fa ritornare a quella che la necessità di trattare precocemente un paziente con malattia infiammatoria e quel precoce ma al di sotto dei due anni laddove c’è la possibilità di trovare una malattia attiva intervenire perché probabilmente il trattamento precoce potrebbe ridurre ed evitare le complicanze chirurgiche quindi l’intestino corto.
Un dato che va rilevato è che il 60% di pazienti con MC affetti da IICB continuano ad essere dipendenti dalla NPD. Diventa così importante sottolineare quanto sia fondamentale, nelle malattie intestinali e nelle condizioni che causano un’insufficienza intestinale distinguere quelle situazioni in cui pur non essendoci la necessità di una parenterale completa c’è però l’esigenza. di supplementare il paziente poiché ha carenze nutrizionali.

Vedi qui il video integrale
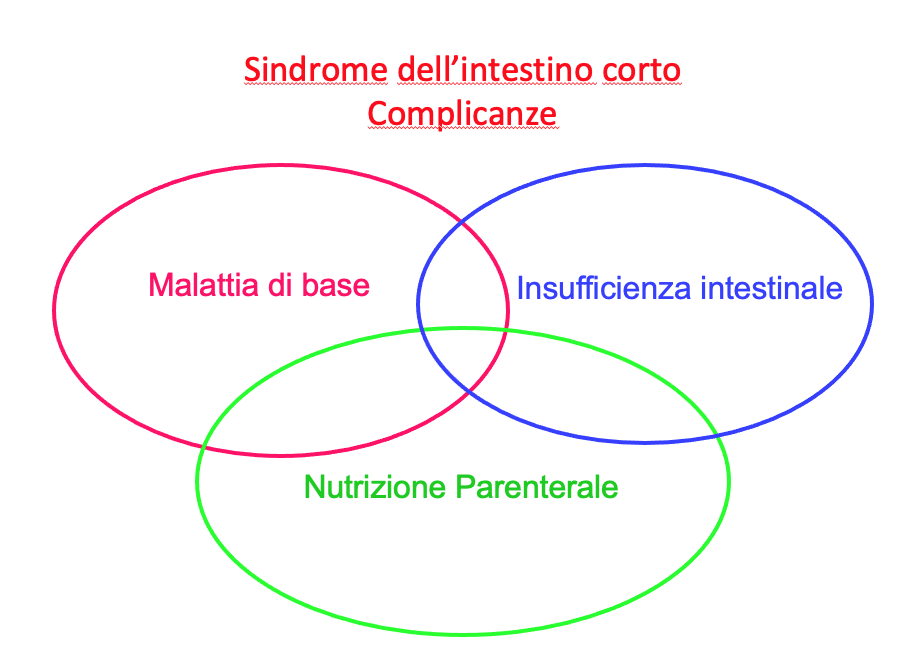
L’IICB ha diversi livelli di gravità rispetto all’intestino residuo. È una patologia complessa questa che richiede come sappiamo il coinvolgimento di diversi specialisti con un obbiettivo duplice, prevenire e correggere la malnutrizione derivante dall’IICB.
Il trattamento necessariamente è la nutrizione parenterale di lunga durata e quindi domiciliare, trattamento che può essere gravato da complicanze e quindi gestire le complicanze e soprattutto educare il paziente e il suo caregiver a provare a prevenire le stesse.
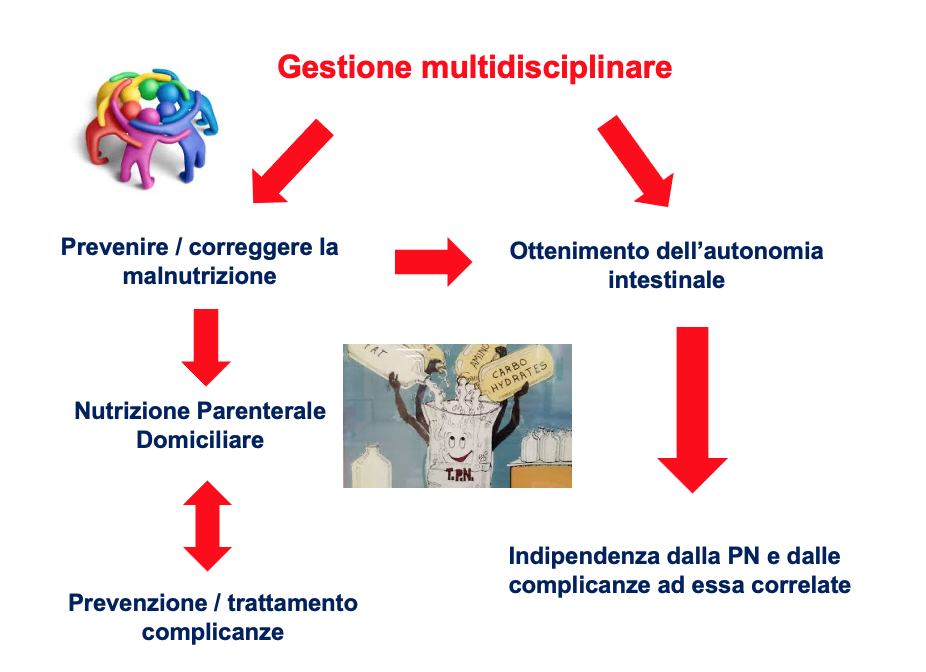
D’altronde altro obiettivo cardine è cercare di ottenere l’autonomia intestinale questo con l’intervento dietetico con l’intervento farmacologico e con le nuove terapie perché ottenere l’autonomia intestinale ovviamente porterebbe all’indipendenza dalla nutrizione parenterale e quindi l’indipendenza da tutte le complicanze ad essa correlate.
Pertanto la cura del paziente con Insufficienza Intestinale deve essere una gestione fatta da esperti proprio perché è una patologia rara, pertanto c’è bisogno di un super specialista tra l’altro coordinato da altre figure quindi una gestione che comunque è multi specialistica così come è necessario seguire le linee guida approvate a livello internazionale proprio per una gestione univoca.
Come sappiamo le linee guida sulla IICB aggiornate ricordiamo nel 2023 (vedi qui dove ne parliamo) trattano sia del della gestione della nutrizione parenterale, della riabilitazione, della gestione delle complicanze; sono linee guida complete a 360° che vanno seguite proprio per uniformare
Le problematiche mediche di cui si è ampiamente parlato (vedi qui il ns articolo) sappiamo che complicanze legate sia alla malattia di base ma anche alla nutrizione parenterale sono:
- IFALD (insufficienza epatica)
- Calcolosi della colecisti
- Calcolosi renale
- Osteoporosi
Anche queste complicanze, sono tutte prevenibili, afferma la Dr.ssa Santarpia se il paziente viene gestito da una équipe multidisciplinare specializzata nella cura del paziente con insufficienza intestinale.
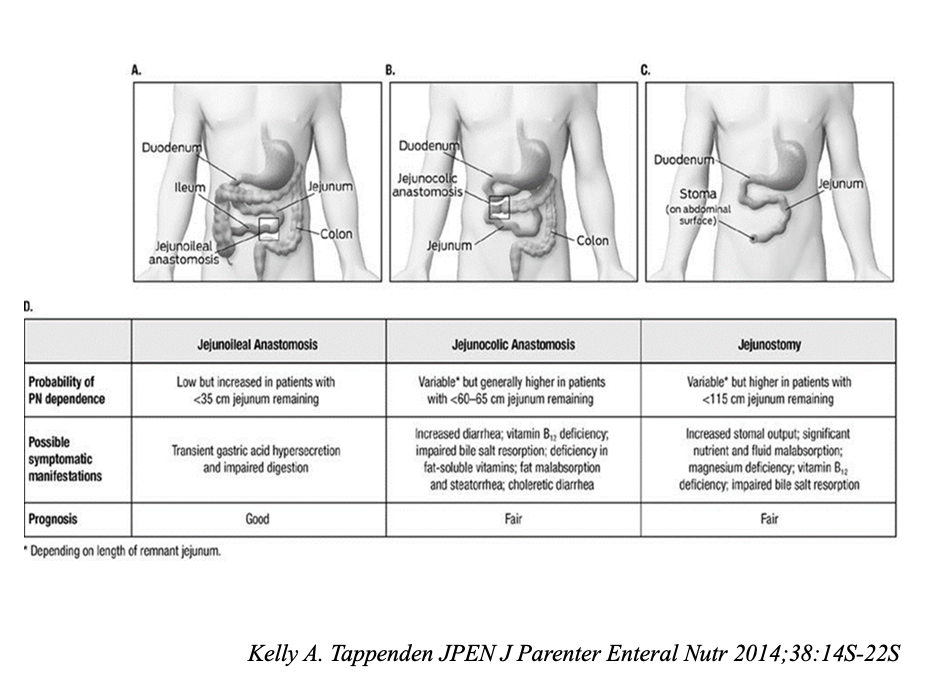
Anche in questo caso ad essere essenziale sono le indicazioni le linee guida (aggiornate al 2023) di cui primo autore è il prof. Loris Pironi, ovvero “Gestione delle complicanze legate al catetere centrale venoso”. Anche qui il messaggio sotteso è l’educazione del paziente di istruire il paziente e caregiver al fine di prevenire tali complicanze e questo può essere fatto esclusivamente se il paziente viene essere seguito in un centro di riferimento specializzato nella cura della IICB in cui operano multi-specialisti e deve formare il paziente corredarlo di un protocollo di gestione scritto che verrà poi utilizzato dal paziente nel luogo di cura locale in cui abita e per l’interazione con il MMG. Il centro di riferimento dovrà altresì essere sempre disponibile 24/24 h nella gestione di eventuali emergenze.
Spesso, continua la Dr.ssa Santarpia, bisogna ammettere che questa linea di continuità e comunicazione tra centro di riferimento e realtà medico-ospedaliera locale non è sempre garantita. Questo aspetto è purtroppo derivante da un gap che è rappresentato dalla assenza di una normativa nazionale e omogenea in materia, la presenza di un sistema assai frammentato da regione a regione, alcune regioni di eccellenza quali Piemonte, Veneto e Molise, altre invece totalmente lasciate in balia di delibere approssimative.
Ci troviamo pertanto di fronte ad una criticità importante data dalla presenza di una malattia rara non ancora riconosciuta come tale. Il sistema sanitario nazionale non ha ancora assorbito il dato né la necessità avallati da ORPHANET nel 2013 che ha inserito la IICB all’interno dell’elenco delle mr.
Pertanto ad oggi ci troviamo con l’assenza di percorsi diagnostico-terapeutici-assistenziali codificati, con i pazienti che devono acquistare in autonomia farmaci di prima necessità di cui non è prevista l’esenzione, difficoltà di accesso a cure appropriate, in alcune regioni ricordiamo che bisogna ricorrere a protocolli ad personam per il paziente che nel frattempo rimane ricoverato allungando i tempi di degenza del medesimo. In conclusione si ha pertanto un paziente non tutelato né sul piano assistenziale né sul piano soci-lavorativo
Vedi qui l’intervento completo:

